Introduction
Les consultations pour lombalgies sont nombreuses et représentent une part très importante des plaintes qui poussent les patients à venir voir un kinésithérapeute. Les lombalgies représentent un pourcentage variable des plaintes musculo-squelettiques en fonction de l’âge, passant de plus de 40% (entre 25 et 34ans) à près de 50% (entre 35 et 54 ans), puis diminuant jusqu’à représenter 30% des plaintes au-dessus de 75 ans.
Sous une même appellation, les patients peuvent présenter une grande variabilité de symptômes, de conditions sous-jacentes et notamment de pathologies sérieuses. C’est pourquoi ce type de prise en charge nécessite une évaluation minutieuse. En particulier veiller à tous les signes systémiques comme une asthénie majeure, de la fièvre, une douleur nocturne, des vertiges, des signes d’atteinte neurologique ou encore des troubles vésico-sphinctériens.
L’écoute
Il va être primordial de noter tous les facteurs pouvant entrer en jeu dans le tableau clinique.
L’anamnèse avec sa part d’écoute et de mise en confiance permet au clinicien de comprendre la plainte du patient et de bien noter les mots que le patient emploie pour exprimer ses symptômes. Le clinicien relance et encourage le patient à aller le plus loin possible dans son récit, et veille en même temps à préparer l’évaluation des différents paramètres, qu’il aura à effectuer ensuite.
L’idéal est que le patient exprime ses objectifs et ses attentes vis à vis de la rééducation.
Il est ensuite temps pour le clinicien de préciser les mots du patient afin de s’assurer de leur bonne compréhension et montrer ainsi son écoute attentive, consolidant déjà l’alliance thérapeutique.
La réflexion par système
Il faut bien réfléchir à l’intrication des différents symptômes rapportés afin de s’assurer qu’il n’y a pas de pathologie sérieuse mimant une lombalgie commune. Passer en revue les différents systèmes, afin de s’assurer que le patient n’a pas omis un élément déterminant lors de la première phase de l’entretien peut être une bonne pratique. Cette réflexion en système, digestif, respiratoire, circulatoire, locomoteur (ou de mouvement cf travaux de Shirley Sahrmann), nerveux, endocrinien, peut empêcher de débuter un traitement inadéquat.

Le clinicien s’assure notamment d’éliminer une atteinte infectieuse, respiratoire, urinaire, viscérale, vasculaire, ou encore neurologique, nécessitant une prise en charge médicale plus ou moins urgente.
Par exemple, des douleurs s’aggravant récemment et notamment depuis la prescription du médecin augmenteront la vigilance du clinicien, tout comme des douleurs constantes durant de manière prolongée ou résistantes à un traitement médicamenteux.
Les signes comparables
La prise d’éléments comme une valeur de la douleur actuelle, mais aussi sa variabilité, avec l’EVA max et min des 15 derniers jours pourront être des éléments déterminants.
Le traitement médicamenteux prescrit et la réponse à ce traitement permettront d’évaluer le retentissement du problème. La prise de médicaments allant de simples antalgiques ponctuels (paracétamol), jusqu’à la prise d’antibiotiques (cf travaux du Dr Hanne Albert), en passant par les anti-inflammatoires non stéroïdiens, les corticoïdes ou les antidépresseurs. Le tout étant de s’assurer de la bonne réponse du patient au traitement et d’en faire part au médecin si besoin.
Le remplissage d’un bodychart peut nous donner d’excellentes informations sur les composantes de la douleur (radiculalgie, douleur référée, radiculopathie, ou ayant une composante de sensibilisation centrale).
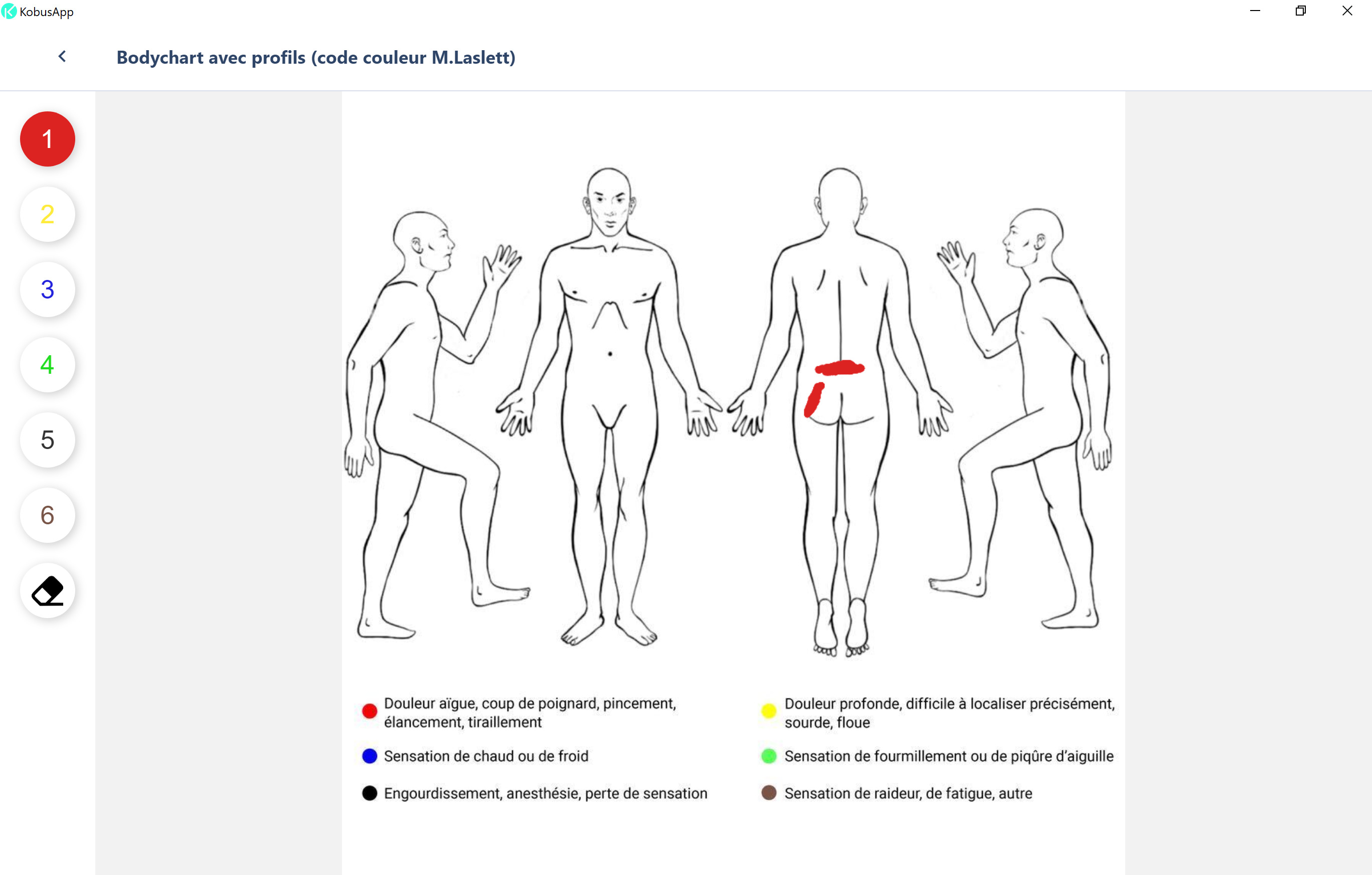
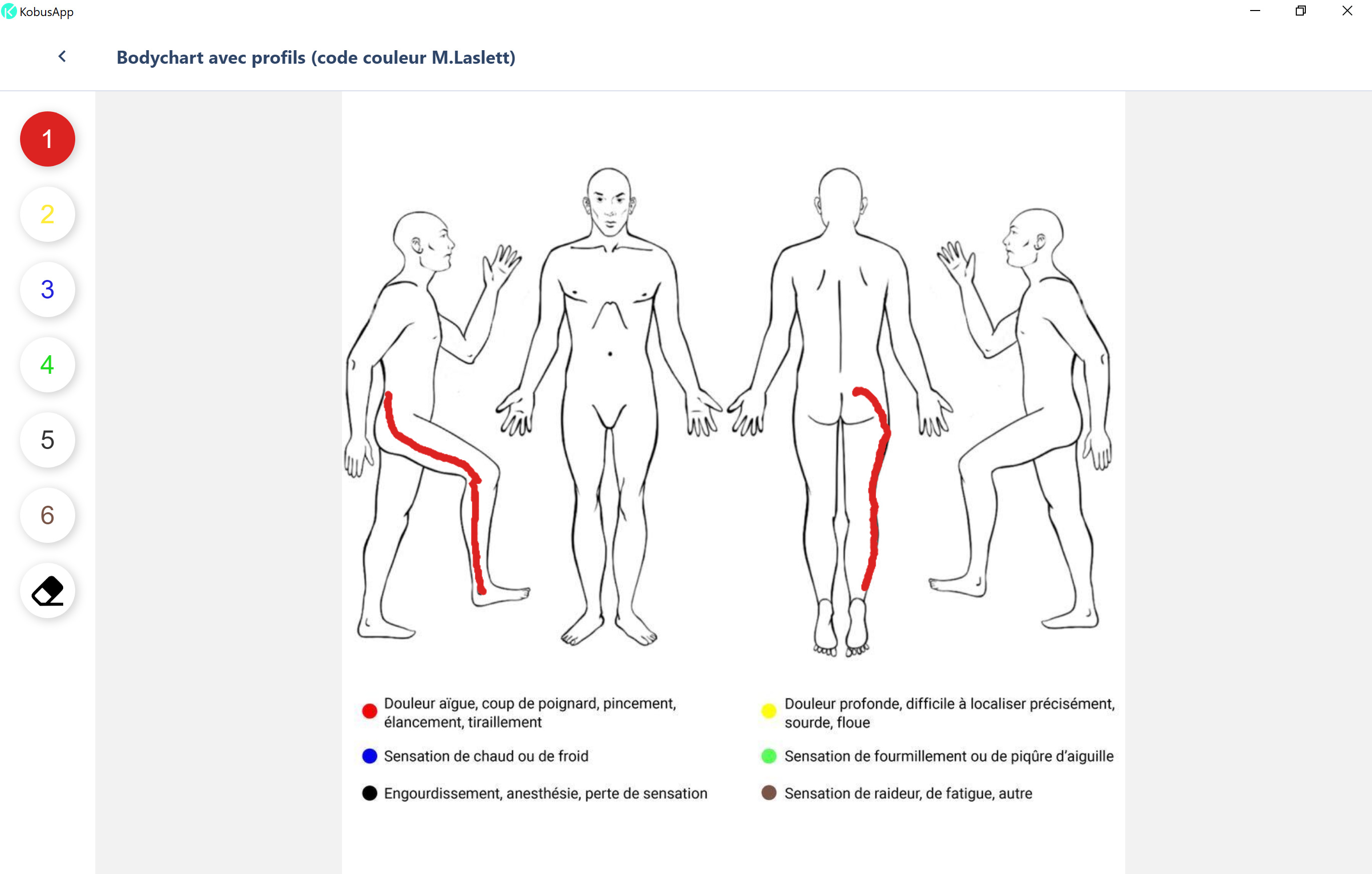
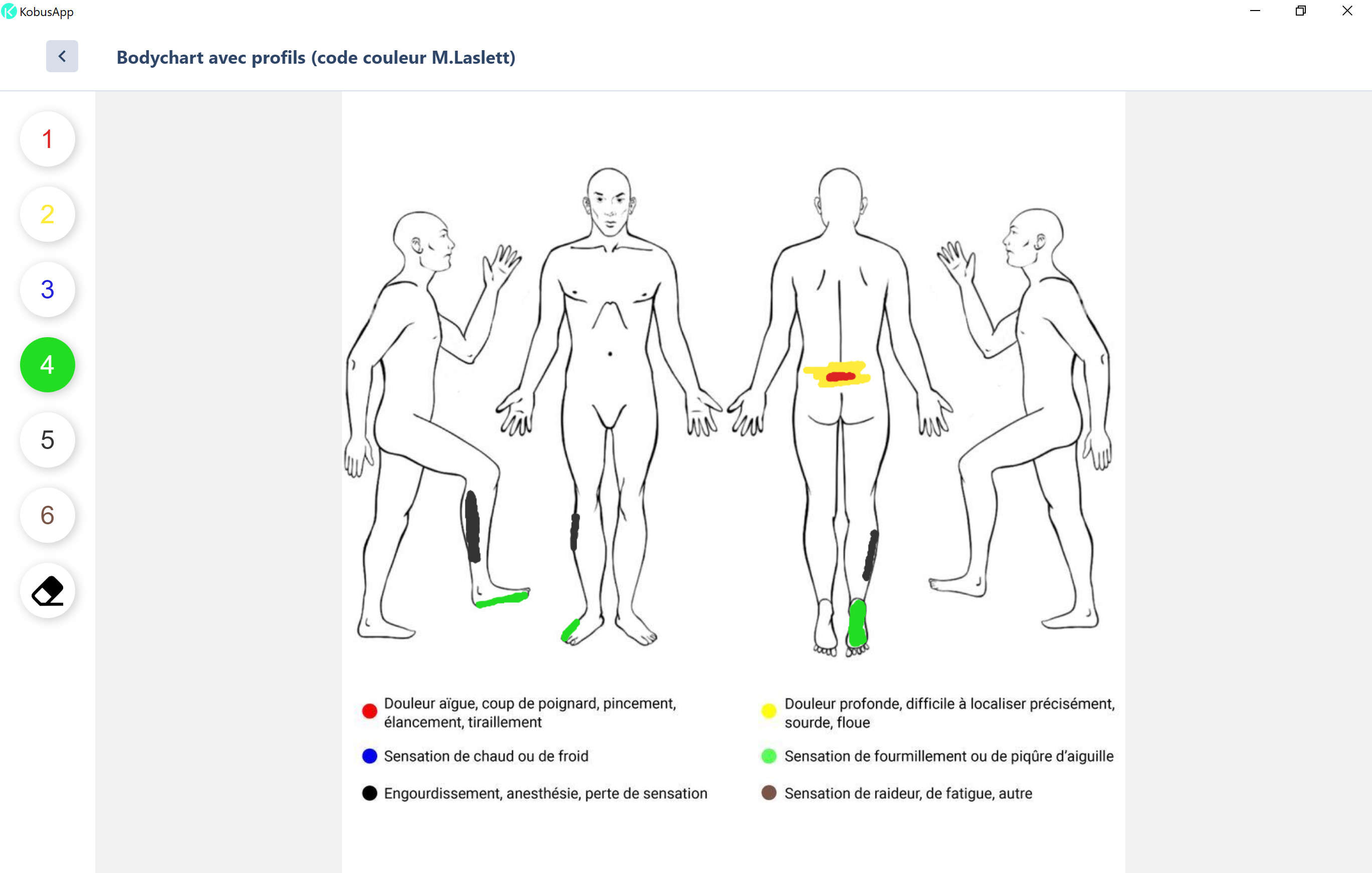
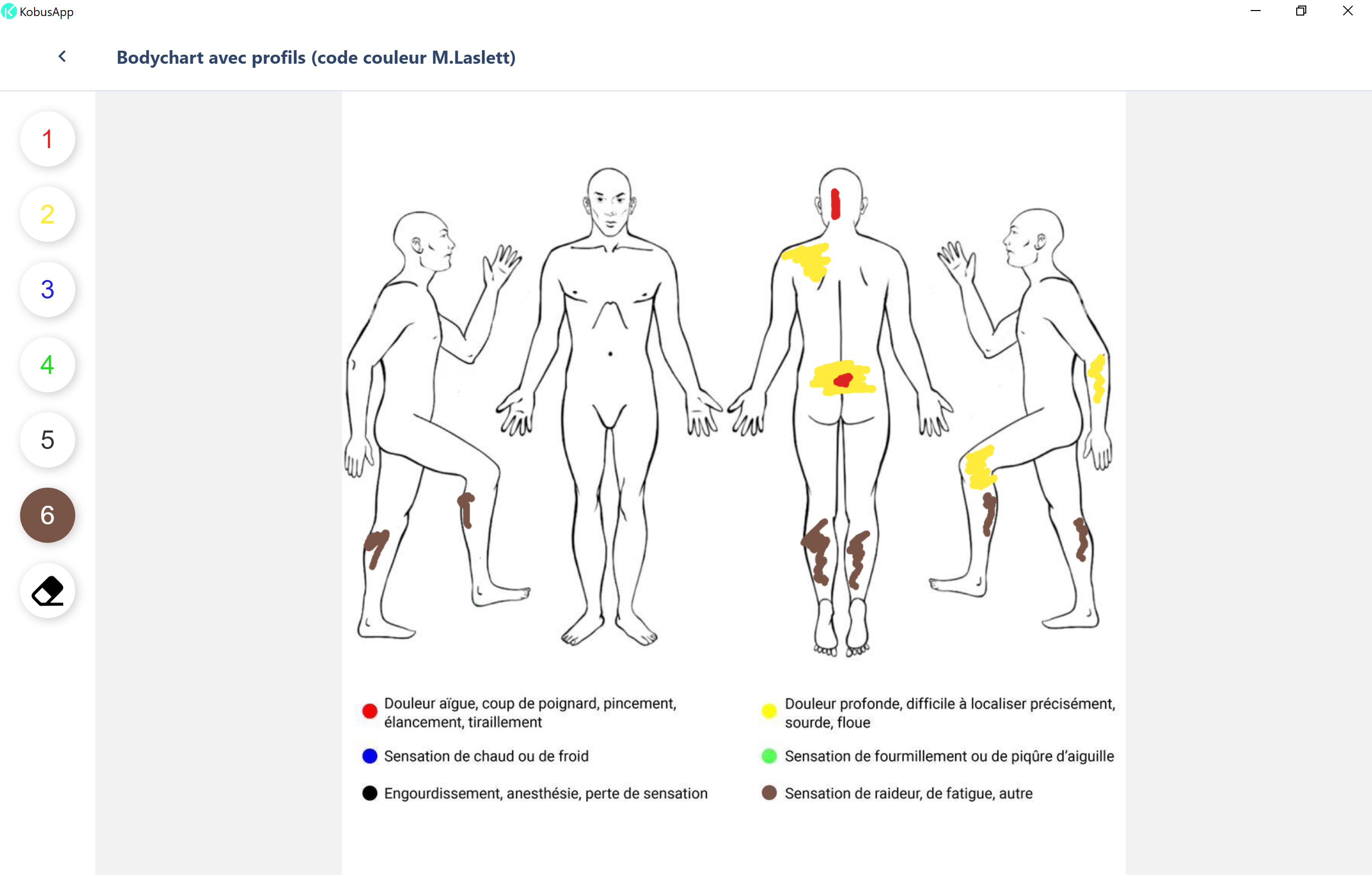
Les facteurs aggravants nous orientent également sur la part de la composante nociceptive de ce tableau clinique et donnent des pistes pour la prise en charge. Par exemple, l’évitement transitoire de positions ou de mouvements clairement aggravants pourra être une bonne stratégie initiale, avant de réintroduire progressivement ces mouvements ou positions en fonction de l’évolution.
Mais ce n’est pas la seule stratégie possible. Le dépassement des attentes, en proposant au patient de réaliser un mouvement qu’il pense douloureux ou une activité qu’il pense déclencheur de douleurs, pourra être un moyen excellent moyen de voir son patient progresser rapidement, si le résultat est différent : notamment s’il n’y a pas du tout de douleurs mais également si elles sont moindres que prévu. De même, la présence d’une diminution des douleurs lors des activités physiques peut donner des indications afin d’encourager pleinement cette activité, malgré l’épisode douloureux, en veillant au volume effectué.
La quantification des possibilités et limites fonctionnelles avec la Personal Specific Functional Scale (PSFS pour les intimes) aidera lors des réévaluations futures à montrer les progrès sur le plan fonctionnel, et ce, même si le niveau douloureux n’a pas suffisamment diminué encore, ce qui peut être prévisible. Anticiper ce point en expliquant au patient que ses possibilités fonctionnelles augmenteront certainement avant que ses douleurs ne diminuent (en intensité ou en fréquence pour des douleurs récurrentes), permet souvent de s’éviter des discussions difficiles si la douleur tarde à diminuer.
L’utilisation d’échelles d’évaluations, scores ou questionnaires comme l’Echelle de dorso-lombalgie du Québec (EDLQ) ou le FABQ permettent de quantifier des limites fonctionnelles (EDLQ) ou l’idée que l’on se fait des mouvements (FABQ).
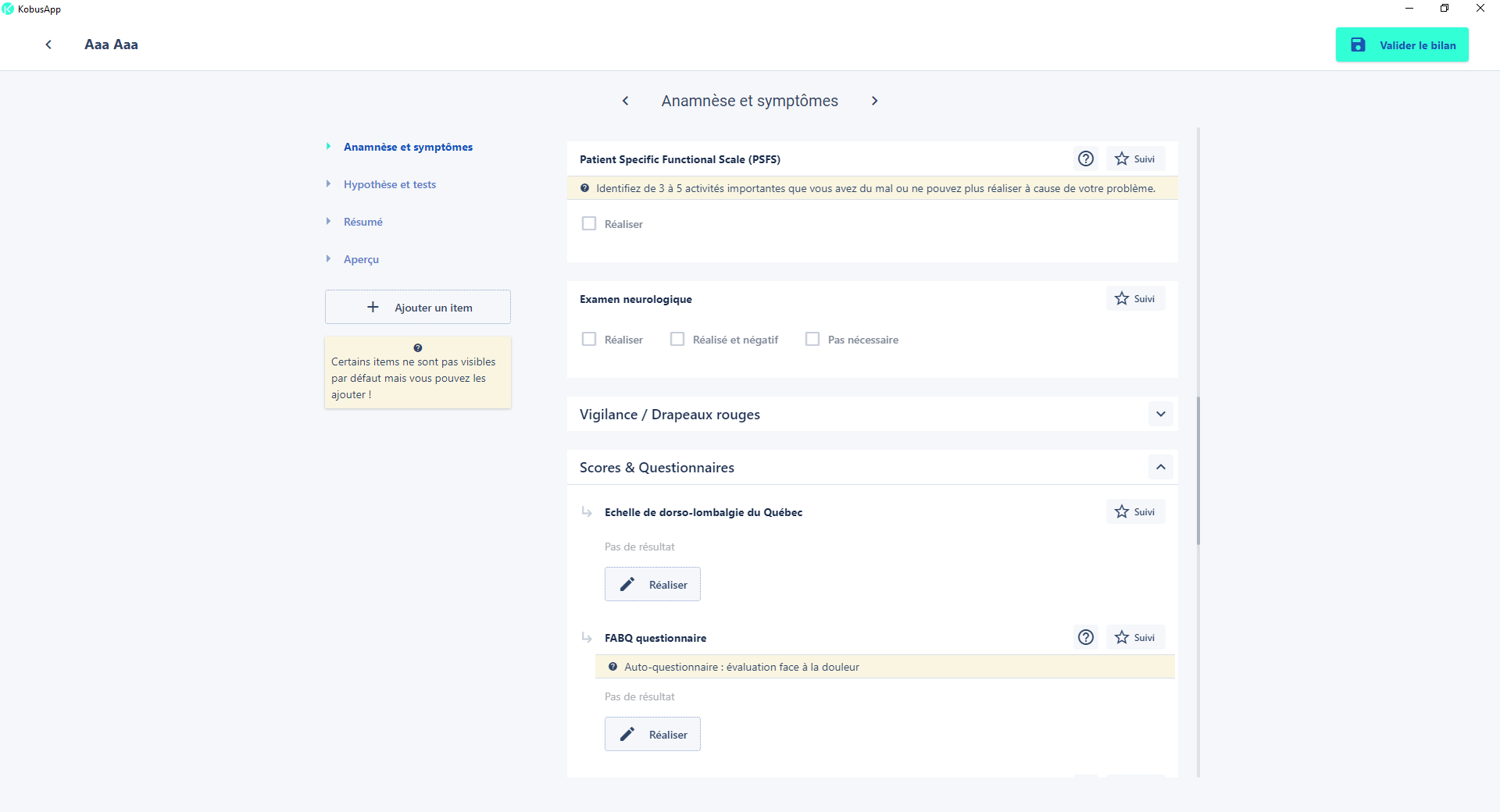
Les examens évidement, notamment s’ils sont expliqués
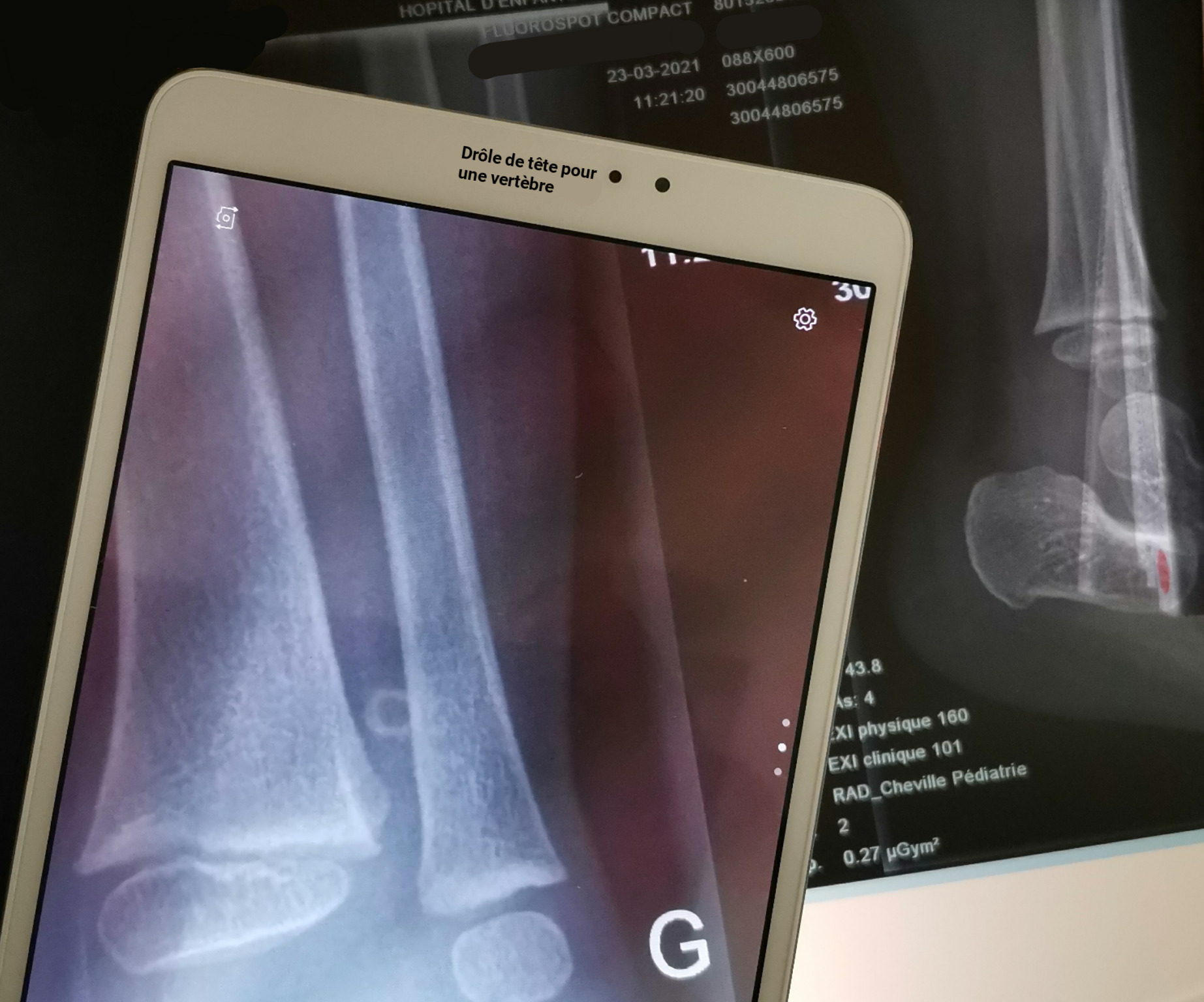
Pour certains patients il faudra prendre le temps de regarder et discuter des examens complémentaires réalisés, plus pour expliquer le contenu des comptes rendus et reformuler les conclusions, que pour réellement chercher une information pouvant de manière certaine trouver une origine tissulaire aux symptômes, mais aussi pour que le patient comprenne mieux les termes employés par le corps médical. Chez certains on trouvera des éléments totalement concordants avec la présentation clinique, comme une sténose par exemple. Parfois, il sera nécessaire d’en demander au médecin traitant si l’on suspecte une pathologie ou si l’on aimerait qu’une pathologie soit éliminée, ou encore qu’un diagnostic soit effectué. Par exemple, lors d’une recherche d’un spondylolisthésis instable et pertinent, avec des clichés radiologiques dynamiques.
L’évaluation clinique, un élément clé
Cliniquement certains clusters existent et peuvent permettre de demander avec plus d’assurance un examen complémentaire auprès du médecin.
Par exemple le cluster de Cook pour la recherche d’une hernie discale lombaire pertinente ou le cluster permettent de suspecter une sténose lombaire.
Devant plusieurs éléments d’un cluster pour sténose, notre niveau de suspicion pour un canal lombaire étroit augmente fortement. Si une partie de l’anamnèse ne correspond pas, il ne faut pas perdre son sens clinique. On pourra alors demander au patient de produire un effort sur vélo droit. Le but sera de re-déclencher les symptômes dans une position de flexion lombaire, ce qui permettra de suspecter alors une artériopathie oblitérante des membres inférieurs (AOMI) dont la plainte peut être proche.
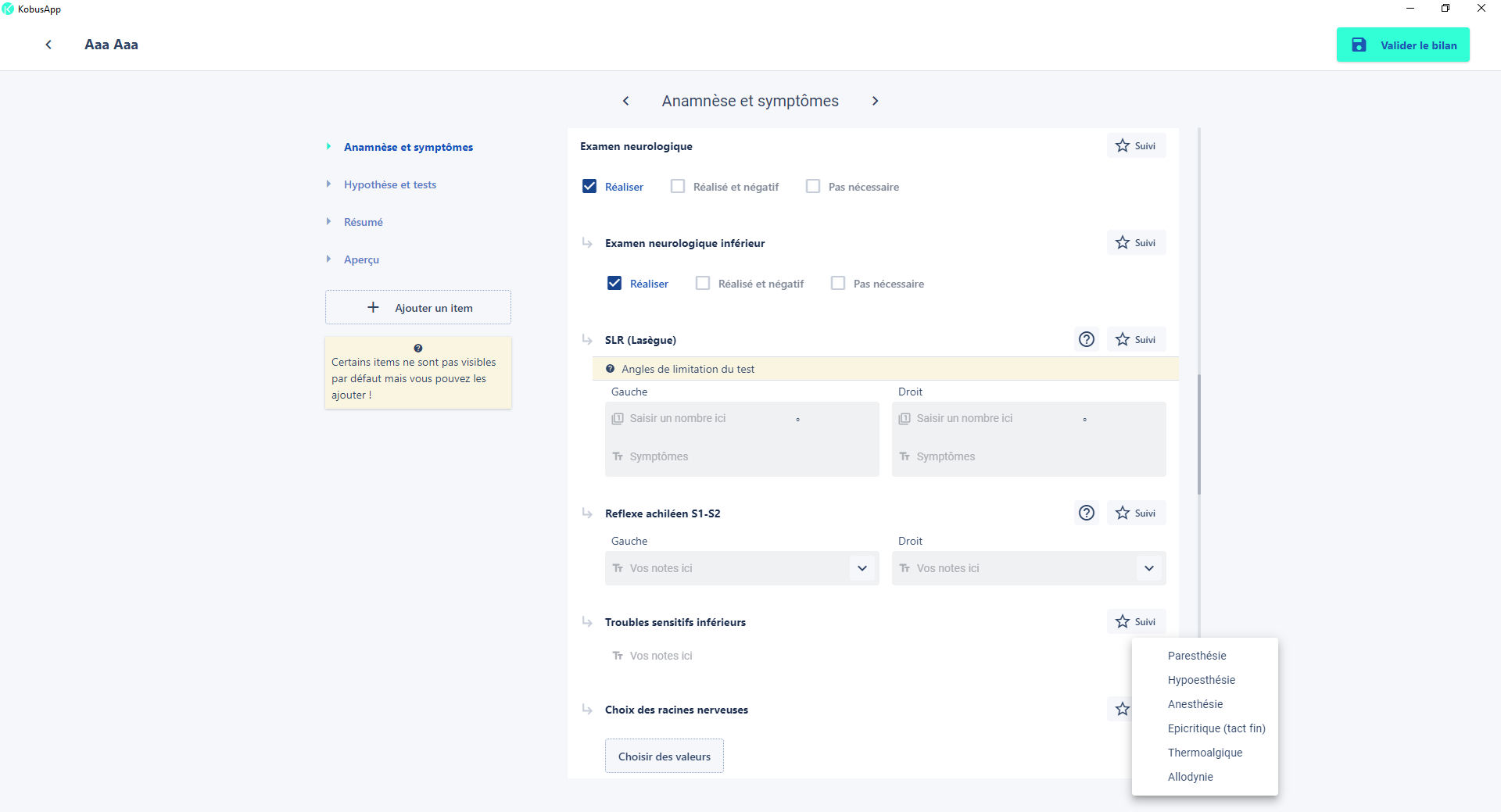
De même, la réalisation d’un examen neurologique complet et bien conduit devant tout signe d’irradiation ou de douleur référée dans les membres inférieurs, permet de distinguer des tableaux cliniques parfois bien loin d’une simple lombalgie.
Les réponses lors de la percussion des réflexes, de l’évaluation motrice, de la mécano-sensibilité, et des troubles sensitifs nous guident vers une dominante neurologique au tableau clinique pouvant nécessiter la prise de médicaments ou le besoin d’infiltration, voire de chirurgie si le délai d’apparition des symptômes est récent et d’autant plus s’il y a une aggravation rapide.
Les facteurs psycho-sociaux sont déterminants
Enfin il faudra prendre compte les paramètres psycho-sociaux pouvant influer sur la douleur comme les troubles psychologiques (anxiété, dépression, troubles bipolaires.), et les composantes sociales comme une incapacité à travailler ou un conflit d’assurance lors d’un accident par exemple. Une aide de personnes compétentes sera parfois nécessaire, que cela soit pour aider le patient à faire valoir ses droits ou pour avoir une aide médicamenteuse (antidépresseurs par exemple) ou comportementale (consultation en TCC).
Ce genre de pathologies étant souvent récurrentes, une approche de promotion de la santé suivant le concept de salutogenèse attribué à Aaron Antonovsky sera tout à fait souhaitable. Avec un encouragement et des informations promouvant l’activité physique, une meilleure nutrition ou encore l’arrêt du tabac (pour rappel les kinésithérapeutes ont la possibilité de prescrire des substituts nicotiniques).
Les exercices au coeur de la prise en charge
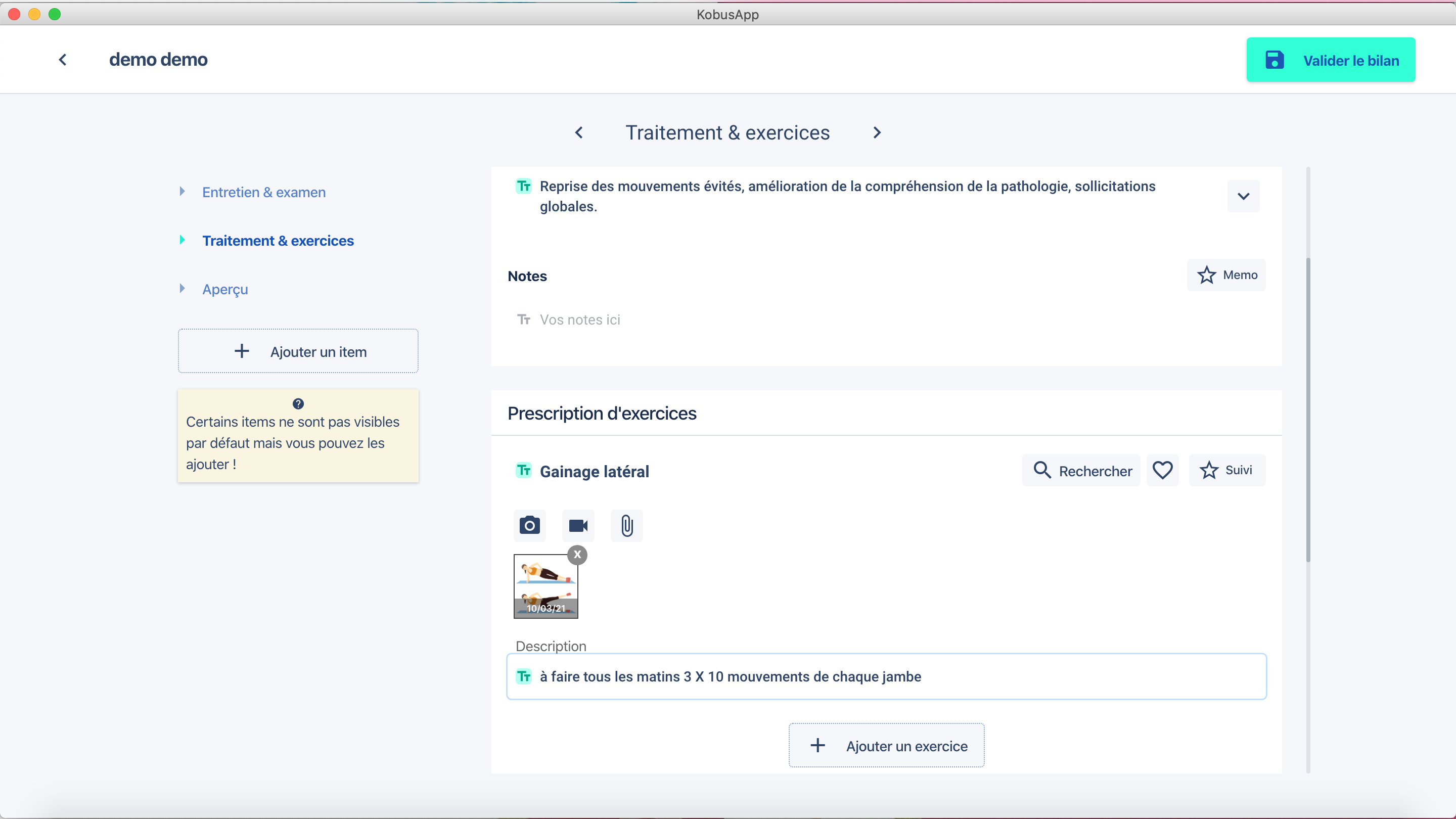
La prescription d’exercices personnalisés avec des explications claires et un rappel visuel permettra au patient de s’approprier les mouvements vus en séance et de suivre le plan de traitement défini avec le thérapeute. En effet, il pourrait y avoir une kinésiophobie, certains mouvements inhibés. Le fait d’avoir exploré de nouveau ces mouvements en séance, ajouté à la relecture de la prescription d’exercices donnée, pourra grandement aider à l’autonomisation. De plus, si ceux-ci ont un effet antalgique, cela renforcera le sentiment de maîtrise des événements par le patient, son locus de contrôle interne, et cela assurera certainement une meilleure observance du programme donné.


Keep it simple and safe
En conclusion, les lombalgies nécessitent un examen rigoureux permettant d’identifier d’éventuels drapeaux rouges, des pathologies sérieuses (atteintes centrales, syndrome de la queue de cheval), et le type de dominante douloureuse (nociceptive mécanique, inflammatoire, avec une composante nociplastique ou non). Ces pathologies pouvant s’aggraver ou s’améliorer de manière lente, il faudra s’attacher à bien identifier les différents marqueurs et les noter afin de suivre l’évolution et de pouvoir adapter le traitement en conséquence. Cela permet même si la plupart d’entre elles guérissent spontanément, d’éviter une perte de chance au patient, de s’assurer du choix de son plan thérapeutique et parfois de pronostiquer un délai de récupération. Et pour ça aussi vos patients vous remercieront.
Passé ce moment des premières séances permettant le diagnostic kinésithérapique et face à une lombalgie commune, le temps sera venu de faire simple car la plupart de ces plaintes se résoudrons facilement.
Notamment grâce à la prise en charge adaptée et personnalisée que vous proposerez !
Ecouter, identifier, rassurer, encourager, accompagner seront les verbes résumant votre prise en charge.
