Compréhension de sa nature multifactorielle et options de traitement
par Vincent Girod, MKDE, nouveau blogueur 😉
Epilogue
Grâce à l’équipe de Simon Lack, nous en savons plus sur les origines des douleurs fémoro-patellaires. Nous avons également une meilleure idée des paramètres à évaluer chez le patient pour essayer de déterminer et quantifier la participation de chacun des mécanismes supposés responsables du développement de la pathologie.
Nous voici à l’étape finale de cette série d’articles : le traitement. Cette dernière (et conséquente) partie cherche à définir quelles doivent être les interventions à proposer au patient. Sans grande surprise, la part belle est faite aux exercices, mais pas uniquement : comme dans beaucoup d’autres affections musculo-squelettiques, la prise en compte du contexte psychosocial du patient ne doit pas être laissée de côté.
Nous vous remercions d’avoir suivi cette série d’articles et tenons également à remercier une dernière fois Simon Lack et son équipe de nous avoir permis de partager cette traduction avec vous.
3 – Traitement
Le développement et la mise en place d’un plan de traitement individualisé (figure 6) intégrant des interventions dont l’efficacité est prouvée, suit l’évaluation détaillée du patient. Tandis que des interventions qui ciblent les déficits spécifiques sont préconisées, les interventions physiques actuellement recommandées pour la prise en charge des DFP incluent des prises en charge qui combinent plus d’une approche de traitement 1. Une plus grande compréhension des mécanismes potentiels des effets des traitements est requise pour améliorer la pertinence des approches personnalisées2. Nous encourageons les cliniciens à intégrer une ou toutes les approches de traitement présentées ci-dessous si elles sont indiquées par rapport à l’évaluation des résultats.
3 – 1 – Exercices thérapeutiques
D’après les preuves et la pratique clinique, les exercices thérapeutiques forment la pierre angulaire de la prise en charge des DFP3. Traditionnellement, les exercices se sont concentrés sur la musculature du genou. Cependant, les résultats d’une revue systématique récente indiquent que des exercices adressés à la région proximale, quand ils sont ajoutés à des exercices adressés au genou, peuvent améliorer les symptômes à court (<3 mois), moyen (3-12 mois), et long terme (>12 mois)4.
De plus, dans les premiers temps de la rééducation (6 premiers mois), les exercices proximaux peuvent améliorer la douleur et la fonction dans des proportions supérieures aux exercices adressés au genou uniquement. Ces avancées très récentes dans notre compréhension des exercices thérapeutiques pour les douleurs de genou mettent en lumière que l’axe central de la prescription d’exercice devrait être la réhabilitation proximale pour améliorer la force et la biomécanique, particulièrement chez les patients où les exercices ciblant le genou exacerbent les symptômes.
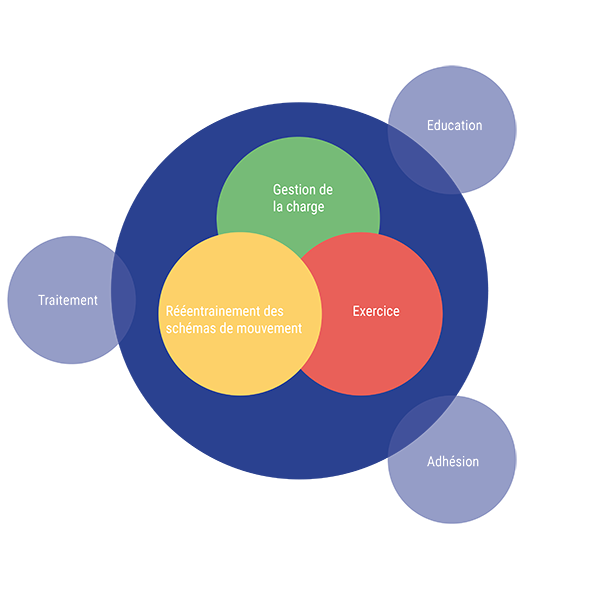
Figure 6 : explication de l’approche intégrant des intervention à l’efficacité prouvée
Bien que le mécanisme des exercices n’ait pas encore été définitivement établi, plusieurs auteurs ont étudié les mécanismes potentiels que produisent les exercices thérapeutiques. Localement, des changements dans le timing d’activation des vastes5, et une augmentation de la force isométrique du quadriceps6 ont été reportés. Proximalement, des gains de force des muscles de la hanche7 et une diminution du valgus dynamique8 pendant la course ont été reportés dans les groupes réhabilitation comparés au groupe contrôle.
Basée sur des preuves limitées, nous n’avons pas identifié d’amélioration significative de la force des muscles de la hanche à la suite d’exercices proximaux ou combinés avec des exercices ciblant le genou par rapport à une stratégie de rééducation ciblée uniquement sur le genou9 dans notre revue de la littérature concernant la rééducation proximale.
Ce constat est fait malgré la réduction significativement plus importante des symptômes pour les programmes ciblant les muscles proximaux10. La raison de cette absence de différence entre ces groupes pourrait être expliquée par l’évolution de la rééducation du quadriceps vers les exercices en chaîne cinétique fermée (CCF). Pendant les exercices en CCF, les muscles proximaux vont également recevoir une stimulation de charge qui pourrait être suffisante pour coller avec les changements bénéfiques retrouvés dans un programme de rééducation uniquement dirigé sur les muscles proximaux.
Bien que le bénéfice des exercices thérapeutiques soit fort, il n’est pas possible de répliquer les exercices thérapeutiques des protocoles précédemment publiés pour les DFP11. De plus, il apparaît que la majorité des études précédentes se sont concentrées sur la prescription d’exercices centrés sur le contrôle neuro-musculaire ou sur la force et l’endurance, bien que leurs titres déclaraient se concentrer uniquement sur la force12.
Prenant en compte les possibles déficits de force13 et de puissance des muscles14, nous encourageons les cliniciens à évaluer chez chaque patient les déficits spécifiques des muscles, et à prescrire un programme d’entraînement adapté avec une augmentation progressive de la résistance. Le cas échéant, la conception d’un programme approprié devrait cibler l’utilisation de principes de prescription d’exercices reconnus (figure 7)15.
De plus, on devrait s’assurer que les exercices prescrits délivrent une durée de mise en charge, une intensité et un nombre de séries et de répétitions approprié, pour optimiser leur capacité à produire la réponse physiologique qu’ils ciblaient16 (voir http://patellofemoral.trekeducation.org ).
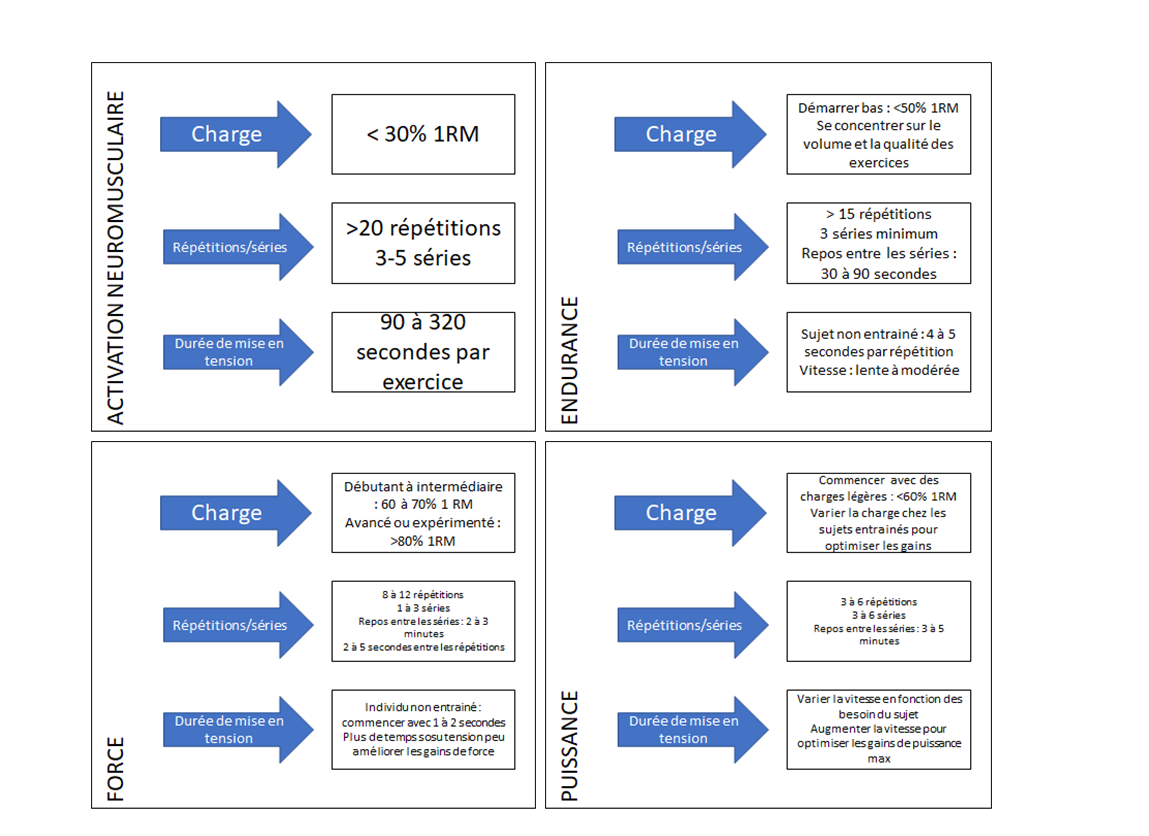
Figure 7 : principes de prescription d’exercices
Les programmes de rééducation à court terme procurent rarement un bénéfice additionnel quand on les évalue à plus long terme (par exemple 12 mois après l’inclusion), et dans certains cas les bénéfices initiaux diminuent dans le temps quand on les compare aux groupes contrôles17. Si on prend en compte le fait que la douleur peut être installée depuis longtemps, la kinésiophobie18, les déficits musculaires associés et l’atrophie musculaire19 dans les DFP, ce n’est pas surprenant. Pour faire simple, traiter complètement des déficits de fonctions musculaires significatifs prendront bien plus que les 3 à 8 semaines de rééducation qui sont communément décrites dans les données actuelles.
Une grande adaptation neurologique a lieu dans les premiers temps de tout entraînement en résistance,20 ce qui peut expliquer une grande partie des améliorations relevées dans les programmes de réhabilitation des DFP évalués jusqu’à présent21.
Cependant, une véritable hypertrophie musculaire, qui peut être nécessaire pour traiter une atrophie musculaire chez un sujet symptomatique, est plus lente, et il peut se passer jusqu’à 6 semaines avant d’avoir des signes de cette hypertrophie. Les améliorations ne sont pas sensées stagner pendant au moins 6 semaines chez des adultes en bonne santé22 et en présence d’une atrophie musculaire comme conséquence de la DFP, nous pensons que cette durée pourrait être bien supérieure. Bien que la persistance d’un environnement de prise en charge pendant de très longues périodes ne soit pas faisable, un suivi pendant au moins 12 mois suivant la réhabilitation est souhaitable.
Les connaissances actuelles comparant les différents dosages d’exercices dans la rééducation des DFP sont limitées et demandent de l’attention. Cependant, dans un précédent essai contrôlé randomisé comparant les doses d’exercices et leurs résultats dans les DFP, une plus forte dose d’exercices prescrits (3x/sem, 3x 30 répétitions, 9 exercices, 60 minutes) a été rapportée comme plus efficace que des doses plus faibles (3x/sem, 2×10 répétitions, 5 exercices, 20 minutes)23.
De plus, la seule étude rapportant une amélioration de la douleur avec un suivi à un an utilisait des exercices à une intensité supérieure à 70% de la 1RM24. Cette prescription d’exercice est conforme avec la recommandation que les individus de niveau débutant (ou novice) à intermédiaire doivent s’entraîner à des niveaux de charge compris entre 60 et 70% de la 1RM, entre 8 et 12 répétitions pour maximiser l’augmentation de la force25.
Dans beaucoup de cas, les exercices à domicile incluant l’utilisation de bandes élastiques et des exercices à poids de corps sont appropriés au stade précoce de la rééducation, et la majorité des essais cliniques affirmant l’efficacité des exercices de rééducation dans les DFP ont utilisé cette approche26.
Au début d’un programme d’entraînement en résistance il est recommandé de prescrire des exercices de faible à moyenne intensité pour faciliter l’amélioration de la fonction musculaire (force, puissance et endurance)27. Cependant, la progression d’une rééducation à base d’exercices à domicile à une rééducation sportive pourrait être une étape importante dans le management des DFP, particulièrement chez les patients qui souhaitent reprendre les activités dans lesquelles les contraintes sur le genou et sur les autres articulations du membre inférieur augmentent significativement (par exemple les escaliers ou la course à pieds). Des séances d’entraînement en résistance, au minimum 2 fois par semaines, pourront permettre de prescrire une surcharge progressive, et par conséquent une amélioration optimale de la fonction musculaire28.
Bien qu’au début de la rééducation la prescription d’exercice doit être taillée sur mesure pour traiter prioritairement les déficits majeurs (par exemple l’activation musculaire ou la flexibilité des tissus mous), l’évolution du programme doit être dirigée dans le but de s’assurer que tous les déficits potentiels soient traités à un moment. Il n’y a pas de recettes, la progression requiert une évaluation en cours de traitement méticuleuse par le thérapeute. L’attention doit être portée sur les déficits spécifiques, notamment la modalité de contraction (concentrique, excentrique, isométrique), la vitesse du mouvement et sa puissance, l’endurance, les amplitudes et les groupes musculaires (quadriceps, fessiers, etc.).
L’objectif fonctionnel du patient doit également être pris en compte. Pour atteindre ses objectifs de traitement, le patient devra tenir un programme d’exercice au long cours (> 6 mois). Les cliniciens peuvent avoir besoin de développer des programmes de renforcement musculaire pour le patient qui a les compétences et les connaissances suffisantes pour faire progresser encore plus loin ses exercices sans avoir recours à la supervision du kinésithérapeute.
“D’après les preuves et la pratique clinique, les exercices thérapeutiques forment la pierre angulaire de la prise en charge des DFP”
“traiter complètement des déficits de fonctions musculaires significatifs prendront bien plus que les 3 à 8 semaines de rééducation qui sont communément décrites dans les données actuelles”
“la progression d’une rééducation à base d’exercices à domicile à une rééducation sportive pourrait être une étape importante dans le management des DFP, particulièrement chez les patients qui souhaitent reprendre les activités dans lesquelles les contraintes sur le genou et sur les autres articulations du membre inférieur augmentent significativement”
3 – 2 – Réentraînement au mouvement, à la course
Des preuves suggèrent que les exercices ciblant la fonction musculaire (par exemple la force) pourraient ne pas modifier les schémas de mouvement (cinématique) pendant des tâches spécifiques à charge élevée comme la course à pied29. Cela pourrait expliquer la faible amélioration des symptômes à long terme constatée après une rééducation à base d’exercices uniquement,30 observés dans un sous-groupe d’individus chez lesquels un schéma de mouvement particulier a contribué au développement des douleurs31.
La modification du schéma de mouvement pour des sujets avec des DFP reçoit une attention grandissante de la part des chercheurs et des praticiens, et a été recommandée par des experts internationaux32. Des preuves émergentes indiquent que des retours visuels et verbaux sont efficaces pour réduire l’adduction de hanche et l’intensité des symptômes chez des coureuses avec un valgus dynamique majoré (>20°) et souffrant de DFP33.
Les stratégies pour réduire l’adduction de hanche pourraient être particulièrement importantes si on prend en compte qu’un pic d’adduction excessif est considéré comme un facteur de risque de développement de DFP34, et que les exercices chez les patients présentant ces symptômes sont inefficaces pour traiter ce déficit35. Des signaux similaires pour réduire l’adduction et la rotation interne de hanche pendant d’autres activités qui augmentent les charges sur l’articulation fémoro-patellaires, telles que les squats ou la montée d’escaliers, peuvent aussi constituer une part importante de la rééducation des patients avec des DFP. La nécessité de recourir à une modification du schéma de mouvement devrait être évaluée sur des bases individuelles, et peut être aidée par un feedback vidéo ou un miroir au cabinet36.
Des recherches plus récentes ont évalué d’autres stratégies de modification de schéma de mouvement pour les coureurs avec des DFP, rapportant des résultats mitigés. Roper et al.(2016) ont montré une diminution à court terme significative de la douleur après un encouragement externe à adopter une attaque avant-pied, par rapport à un groupe contrôle avec gestion de la charge. Bonacci et al.(2018) ont également reporté une diminution des douleurs à court terme significative après avoir incité les patients à accélérer la cadence de leur course pour faire correspondre leur foulée aux battements d’un métronome, associé au port de chaussures minimalistes, en comparaison avec l’utilisation de semelles préfabriquées. En revanche, Esculier et al.(2018) ont évalué le bénéfice supplémentaire d’augmenter la cadence de course en plus d’adopter une attaque qui ne soit pas sur l’arrière-pied si le thérapeute le jugeait nécessaire, sans montrer de bénéfice par rapport à un protocole de gestion de la charge.
Cette variabilité dans les résultats peut s’expliquer par la moindre utilisation d’un feedback dans l’étude d’Esculier et al. (2018) (5 sessions de 10 minutes pendant 8 semaines) par rapport à Roper et al. (2016) (8 sessions pendant 2 semaines) et Bonacci et al. (2018) (10 sessions pendant 6 semaines) . Il faut aussi noter que des feedbacks ciblant un déficit de mouvement spécifique (pic d’adduction de hanche élevé et attaque arrière pied) ont été adoptés dans 3 études comparables37, alors qu’Esculier et al. (2018) ont utilisé un rappel de cadence de course qui n’a pas été nécessaire à tous les participants au sein de leur cohorte. Finalement, il n’y avait pas d’emploi dégressif d’un feedback dans l’étude d’Esculier et al. (2018) alors que son utilité a été démontrée dans de nombreuses études précédentes38.
Tandis que les preuves récentes issues d’études aux designs différents (par de RCT) présentent des résultats conflictuels, la revue systématique de la littérature la plus récente indique que les stratégie de modification du schéma de course sont bénéfiques à court terme pour améliorer les DFP spécifiques à la course39. Employer un réentraînement du schéma de course ciblant un déficit spécifique et utilisant un feedback dégressif, dans lequel le feedback est optimisé (phase d’acquisition) et ensuite progressivement diminué (phase de transfert) permet d’optimiser le potentiel de maîtrise du mouvement40 (voir http://patellofemoral.trekeducation.org/).
“Les stratégies pour réduire l’adduction de hanche pourraient être particulièrement importantes”
3 – 3 – Adjuvants passifs
Deux interventions passives bénéficient de preuves de leur efficacité à court terme (de 4 à 6 semaines), et méritent une considération dans la prise en charge des douleurs fémoro-patellaires.
3 – 3 – 1 – Taping
L’utilisation de taping dans les DFP varie dans la littérature en termes d’application et de suivi. Des preuves de premier niveau ont identifié un intérêt modéré : un tape sur mesure (effet large) et non sur mesure (effet plus réduit) de la patella diminuent immédiatement la douleur, et un tape patellaire sur mesure favorise une activation plus précoce du vaste médiale par rapport au vaste latéral41. L’apport supplémentaire du tape sur mesure est que la déviation de la patella, les glissements et la rotations sont ciblés jusqu’à atteindre au moins 50% de réduction de la douleur pendant un tâche fonctionnelle (par exemple la descente d’escaliers)42. Le tape standard consiste souvent en une seule bande posée de manière à limiter les glissements latéraux de la patella. De plus amples indications quant à l’application des deux méthodes de pose sont disponibles sur http://patellofemoral.trekeducation.org/.
Au-delà des effets immédiats, des preuves limitées semblent indiquer qu’un tape patellaire sur mesure, combiné à des exercices, améliore la douleur à court terme et promeut l’augmentation du moment interne d’extension du genou par rapport à l’utilisation simple d’exercices43. Ceci indique qu’un tape patellaire sur mesure pourrait avoir un intérêt pour améliorer les résultats des exercices dans les phases initiales de la rééducation, ainsi que permettre un soulagement des symptômes douloureux. Ainsi, nous recommandons que le tape sur mesure soit employé quand c’est possible et que le patient soit formé à son application.
3 – 3 – 2 – Foot orthoses
D’une manière générale, il existe deux formes de semelles à considérer pour les patients avec des DFP : les semelles préfabriquées et les semelles personnalisées. Les deux peuvent être modifiées pour s’adapter aux besoins spécifiques de l’individu, par exemple en ajoutant une cale médiale ou latéral, ou en surélevant le talon. La recherche actuelle s’intéresse surtout à des semelles préfabriquées et peu coûteuses, souvent modifiées pour améliorer le confort du patient44.
D’après les preuves disponibles, cette approche est efficace pour réduire la douleur et améliorer les résultats à court terme (6 semaines) par rapport à un groupe contrôle et un groupe placebo45. Il est important de noter que le nombre de sujets à traiter oscille entre deux et quatre46. Compte tenu de l’absence de preuve quant à l’efficacité supérieure des semelles personnalisées et coûteuses par rapport aux semelles préfabriquées47, nous recommandons d’utiliser les modèles préfabriqués, sauf s’il existe une autre raison clinique (par exemple une déformation du pied) qui justifierait l’emploi de semelles sur mesure.
Constatant que tous les patients avec des DFP n’obtiennent pas de bénéfice de l’utilisation de semelles, la recherche a tenté de déterminer ceux à qui l’intervention profiterait le plus48. D’après un modèle biomécanique théorique décrit plus haut (figure 3), on a longtemps pensé que les semelles pouvaient bénéficier le plus aux patients avec un excès de pronation du pied.
Cependant, les preuves associées à ce paradigme biomécanique de la pronation du pied sont incohérentes. Plus précisément, la posture statique du pied a été montrée comme n’ayant pas de rapport avec une plus grande chance de succès avec les semelles49. Les études évaluant la capacité des semelles à modifier la mobilité du pied ont montré des résultats incohérents, parmi lesquels l’absence d’association50, ainsi qu’une plus grande mobilité51 et moins de mobilité52 associées à une amélioration des symptômes. En prenant en compte ceci, nous ne recommandons pas la prescription de semelles uniquement dans le but de corriger la posture du pied ou sa mobilité.
L’évaluation de la fonction dynamique du pied pourrait fournir de meilleures indications pour identifier les patients susceptibles de tirer le plus de bénéfice des semelles, avec Barton et al. (2011) qui ont reporté que la présence pic d’éversion plus important pendant la marche permettait de prédire qu’une semelle allait être bénéfique au patient souffrant de DFP. De plus, l’association entre un plus grand pic d’éversion de l’arrière pied, l’augmentation de la rotation interne du tibia, et une plus grande adduction de hanche pendant la marche ont été rapportées chez des patients avec des DFP53. La limite de l’application de ces recherches à la pratique courante et qu’elle est basée sur une analyse de mouvement en trois dimensions, un outil rarement accessible aux cliniciens, et une analyse vidéo des mouvements du pied en deux dimensions non quantifiées précisément54.
Etant donné que le mécanisme de l’intervention distale n’a pas été clairement identifié, des études supplémentaires sont nécessaires dans ce domaine. Au-delà de la posture du pied et de sa fonction, d’autres évaluations cliniques peuvent avoir un intérêt pour déterminer le succès de l’utilisation de semelles, notamment en testant les choix thérapeutiques55. De plus, des résultats aux scores fonctionnels plus élevés56, une amélioration immédiate dans des performances fonctionnelles (par exemple une diminution de la douleur pendant un squat à une jambe) et la situation où le patient porte des chaussures offrant peu de maintien semblent indiquer une plus grande chance de succès de l’utilisation de semelles57.
“Les études évaluant la capacité des semelles à modifier la mobilité du pied ont montré des résultats incohérents”
3 – 3 – 3 – Autres options
Il n’existe à ce jour pas de preuve suggérant que d’autres techniques passives apportent un bénéfice aux patients présentant des DFPs au-delà de 6 mois quand on les compare à des groupes contrôles ou à des placebos. Sur la base d’absence de preuves issues d’un corpus de recherche réduit, l’avis de consensus le plus récent de l’International Patellofemoral Research Retreat on Physical Intervention a établi que les mobilisations patello-fémorales, du genou et des lombaires n’améliorent pas la condition des patients58.
De plus, les agents électrophysiques tels que les ultrasons n’ont pas montré leur efficacité non plus59. Deux semaines de mobilisations patellaires n’ont pas montré d’amélioration, par rapport à aucune intervention60, tandis que les étirements seuls, en dehors d’une intervention de kinésithérapie multimodale, n’ont pas été étudiés. Par conséquent, les meilleures recommandations de bonnes pratiques conseillent l’emploi de mobilisation patellaires seulement en présence d’une hypomobilité, et que cette méthode, qui cherche à favoriser la mobilité, soit utilisée uniquement sur les structures rétractées, surtout si elles sont latérales61.
Toutefois, bien qu’il soit affiché que l’emploi d’agents électrophysiques et les mobilisations articulaires ne sont pas recommandés62 pour les patients avec des DFP, certains patients pourraient avoir besoin de ces techniques, surtout ceux pour qui l’action physique du thérapeute est considérée comme un élément important du traitement. Ces techniques ne doivent pas être employées aux dépends d’une éducation appropriée et d’exercices guidés.
3 – 4 – Education
L’éducation est considérée comme une composante essentielle du traitement des DFP par les experts, malgré l’absence de recherches évaluant directement son efficacité 63. Les cibles de cette éducation devraient être la gestion des attentes du patient, la gestion de la charge, une gestion du poids quand c’est approprié, s’assurer de l’autonomie du patient, sensibiliser sur l’importance de l’adhésion aux exercices thérapeutiques, et implanter des stratégies pour traiter la peur du mouvement.
Des données récentes indiquent que 57% des personnes avec des DFP enrôlées dans un essai clinique ont reporté une évaluation défavorable dans les 5 à 8 ans qui ont suivi64, montrant que la disparition complète des symptômes pourrait ne pas toujours être possible. Il est important de noter que des preuves émergentes ont relié la chronicité des DFP avec un pronostic plus faible65.
Cependant, il est très important de savoir concilier les attentes du patient avec l’évolution probable de la pathologie, particulièrement à court et moyen terme. S’il peut y avoir une amélioration de la condition du patient, celui-ci doit comprendre le temps et l’investissement nécessaire pour l’obtenir ainsi que les changements de comportements à mettre en place (par exemple la gestion de la charge). Cela sera affecté par le facteur de chronicité, les symptômes présents, l’irritabilité, et les déficits associés de chaque patient.
L’apprentissage de la gestion de la charge pour modifier les contraintes sur l’articulation fémoro-patellaire doit inclure des modifications appropriées de l’activité, du schéma de mouvement et de l’entraînement, ainsi que des exercices thérapeutiques pour augmenter la résistance à la charge. Les nouvelles technologies, parmi lesquelles les applications sur smartphones et les capteurs d’activités constituent des outils faciles d’utilisation et objectifs pour analyser le niveau de base d’activité et déterminer l’importance des changements après des interventions spécifiques. Une description détaillée et une évaluation de tous les dispositifs disponibles a été réalisée par Willy66.
L’objectivité des données recueillies par ces traqueurs d’activités peut être utiles pour maximiser l’adhésion du patient et faciliter sa réflexion sur l’importance des charges induites par certaines activités. Le praticien peut également utiliser ces données pour guider le patient dans son retour à l’activité avec un niveau de progression qui soit approprié à l’individu et ses symptômes (des outils de calculs sont disponibles sur http://patellofemoral.trekeducation.org/).
La gestion du poids grâce aux régimes et aux exercices ont montré un intérêt dans le cas de l’arthrose du genou67. Bien qu’il n’existe pas d’étude similaire dans le cas des DFP, la récente revue systématique de Hart68 souligne qu’il existe un IMC (Indice de Masse Corporelle) plus élevé chez les patients avec des DFP, indiquant que des mesures de gestion du poids similaires à la gonarthrose pourraient être bénéfiques à certains patients. En dehors des bénéfices symptomatiques, l’amélioration de la gestion du poids chez les patients avec des DFP pourrait être utile dans la gestion d’autres problématiques de santé telles que les pathologies cardiovasculaires, le diabète et d’autres atteintes physiques et psychologiques.
Bien que la majorité des recherches précédentes se sont concentrées sur les caractéristiques physiques des DFP, l’importance des composantes non physiques est de mieux en mieux comprise dans les recherches récentes69. Les praticiens sont encouragés à prendre en compte les facteurs non physiques qui peuvent potentiellement influencer les DFP pendant l’évaluation, et employer les stratégies d’éducation appropriées pour sensibiliser le patient sur le rôle que ces éléments peuvent avoir sur la sévérité des symptômes et sur leur persistance (ressources supplémentaires sur http://patellofemoral.trekeducation.org/).
“L’éducation est considérée comme une composante essentielle du traitement des DFP par les experts, malgré l’absence de recherches évaluant directement son efficacité”
“S’il peut y avoir une amélioration de la condition du patient, celui-ci doit comprendre le temps et l’investissement nécessaire pour l’obtenir ainsi que les changements de comportements à mettre en place“
4 – Conclusion
Cette revue présente une synthèse des preuves actuelles associées au développement des douleurs fémoro-patellaires, leur persistance, leur évaluation et leur prise en charge. Elle met en évidence le fait que les facteurs structurels, biomécaniques, de volume et psychologiques peuvent participer aux symptômes d’une personne dans différentes proportions.
Des raisonnements cliniques ont été décrits pour intégrer ces éléments à un plan de traitement ciblé sur les déficits et individualisé. Les praticiens sont encouragés à centrer leur prise en charge sur leur patient, en incorporant des stratégies de décision partagée pour constituer la stratégie de traitement la plus efficace avec lui. Il est impératif de prendre en compte les croyances et les attentes du patient, tout en prodiguant des soins basés sur des preuves, incluant les exercices thérapeutiques, la correction des mouvements, la gestion de la charge, les adjuvants thérapeutiques et l’éducation pour optimiser l’adhésion du patient au programme.
